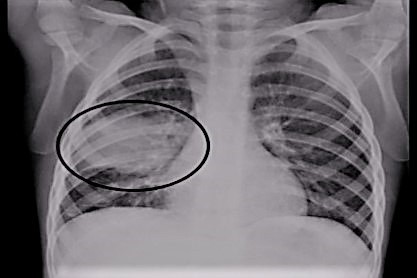
- A síndrome torácica aguda (STA) é a principal causa de morte entre pacientes com anemia falciforme, devendo ser prontamente reconhecida e tratada.
- É definida como a presença de novo infiltrado na radiografia de tórax associada a sintomas respiratórios e/ou febre.
- As principais causas no adulto são embolia gordurosa, infecção pulmonar, crise asmática, hipoventilação secundária a abuso de opioides, infarto do arcabouço ósseo torácico e trombose in situ/embolia da artéria pulmonar.
- Mesmo quando a causa da síndrome torácica aguda não é identificada, o tratamento deve seguir os mesmos princípios gerais, independente da causa. Atenção especial deve ser dedicada ao diagnóstico de embolia pulmonar que tem na anticoagulação plena o tratamento específico.
- Diagnóstico:
- Evidência radiográfica de consolidação nova, associada a um ou mais dos seguintes critérios
- Temperatura > 38,5°C
- Queda de 2 pontos da saturação basal
- PaO2 < 60mmHg
- Taquipneia
- Tiragem intercostal, batimentos de asa de nariz, uso de musculatura acessória
- Dor torácica
- Sibilância
- Estertores
- Após o diagnóstico, você deve classificar o paciente quanto a gravidade do quadro, que é definida da seguinte forma:
- Leve
- Sat > 90%, infiltrado envolvendo não mais que um lobo pulmonar, responsiva a 1 ou 2 concentrados de hemácias
- Moderada
- Sat 85-90%, infiltrado envolvendo até 2 lobos pulmonares, responsiva a 3 concentrados de hemácias
- Grave
- Insuficiência Respiratória com necessidade de ventilação mecânica
- Sat< 85% aa ou <90% com FiO2 100%
- 3 ou mais lobos pulmonares envolvidos
- Necessidade de exsanguineotransfusão ou múltiplas transfusões para se atingir Hemoglobina A > 70%
- Muito grave
- Síndrome do Desconforto Respiratório Agudo
Figura 1. Ilustração de Sistema Sanguíneo
- Para iniciar o tratamento, você deve saber que a terapia se baseia em medidas de suporte e terapias específicas daquela complicação.
- Medidas de suporte
- Controle imediato da dor
- Hidratação
- Oxigenoterapia
- Profilaxia para TEP/TVP
- Terapia Específica
- Hemotransfusão
- Antibioticoterapia
- Para realizar o controle álgico você deve intervir de forma rápida e agressiva, pois a dor predispõe a perpetuação e complicação do quadro
- Deve ser realizada com morfina com bolus inicial de 0,1 a 0,15mg/kg ou a última dose que controlou a dor do paciente em crises álgicas prévias
- Você deve reavaliar o paciente a cada 20 minutos e repetir metade da dose anterior, quantas vezes for necessário até controle da dor
- Em pacientes com disfunção renal, você deve preferir fentanil em bomba de infusão contínua
- Evitar AINES naqueles pacientes com função renal alterada
- Para terapia transfusional você deve se guiar pela gravidade do quadro
- Casos leves, que não apresentem queda de hemoglobina com relação ao basal ou que têm hemoglobina maior que 9g/dL não requerem hemotransfusão
- Casos moderados devem receber hemotransfusão simples e deve-se evitar que os valores de hemoglobina passem de 10g/dL
- Casos graves ou de rápida progressão devem ser submetidos a exsanguineotransfusão
- Antibioticoterapia de amplo espectro deve sempre ser realizada
- Você tem a opção de prescrever terapia dupla com betalactâmico + macrolídeo (eg.: Ceftriaxona e Azitromicina) ou Quinolona respiratória (eg.: Levofloxacino)
- Essa indicação se baseia no fato de que a STA é indistinguível clinicamente de um quadro de pneumonia, como também a STA pode ser uma complicação de um quadro pneumônico
- Oxigenioterapia deve-se basear tanto na oximetria de pulso quanto na pressão parcial de O2 arterial (PaO2)
- Você deve indicar oxigênio suplementar quando o paciente apresentar Sat<92% (ou PaO2<70 mmHg) em ar ambiente ou ter uma queda de 3 pontos com relação a saturação basal
- Deve-se ter em mente que a saturação apresentada no oxímetro é subestimada, pois o cálculo realizado é baseado numa curva normal de dissociação da hemoglobina, o que não acontece nos pacientes falcêmicos.
- Hidratação venosa deve ser realizada para evitar hipovolemia
- Você deve manter aporte de manutenção com glicose a 5% – 3 partes e soro fisiológico 0,9% – 1 parte, objetivando balanço hídrico zerado ou discretamente positivo nas primeira 24-48h, até que o paciente seja capaz de receber fluidos por via oral
- Em paciente com hipovolemia você pode fazer expansão volêmica com cristaloide 0,5 a 1L
- Você deve lembrar que os falcêmicos são pacientes de risco para desidratação devido ao aumento de perdas insensíveis, capacidade reduzida de concentrar urina (hipostenúria) e inabilidade de ingerir por via oral durante quadros agudos
- Deve-se ficar atento para o risco de sobrecarga volêmica, principalmente nos pacientes com disfunção renal ou cardíaca prévia
- Espirometria de incentivo deve ser realizada para reduzir a progressão da STA
- Enquanto o paciente estiver acordado ele deve ser incentivado a fazer 10 respirações profundas a cada 2 horas, a fim de reduzir o grau de atelectasias pulmonares
- Broncodilatadores podem ser indicados para pacientes com broncoespasmo associado ao quadro
- Profilaxia para TVP deve ser indicada para adultos que internam com STA
- Deve ser realizada com enoxaparina 40mg/dia, a fim de evitar fenômenos tromboembólicos devido ao estado inflamatório agudo associado a mobilidade reduzida do paciente
- A alta deve ser dada quando o paciente apresentar melhora do estado geral, capacidade de ingesta oral, controle da dor e melhora da hipoxemia
- Para todos os pacientes que não fazem uso de hidroxiureia, ela deve ser prescrita na alta, a fim de diminuir a recorrência de crises vaso oclusivas.
Dr. Patrick Aureo Lacerda de Almeida Pinto
Médico Assistente da Disciplina de Emergências Clínicas da Faculdade de Medicina da USP