Traumatismo cranioencefálico constitui uma emergência médica com alta morbimortalidade, resultando em grandes impactos socioeconômicos. Dados epidemiológicos mostram que se trata da principal causa de morte nos Estados Unidos entre as idades de 1 a 45 anos. Em média, 39% dos pacientes com grave lesão cerebral traumática morrem e 60% evoluem com sequelas.
TCE é definido como qualquer lesão de etiologia traumática que afete o parênquima cerebral ou suas estruturas subjacentes, como as meninges, os vasos, a calota craniana e o couro cabeludo.
Primária: ocorre no momento do trauma e é causada por mecanismos diretos (impacto, desaceleração, trauma penetrante); o dano resulta em contusões focais, hematomas, edema cerebral;
Secundária: perdura por horas ou dias, e é causada por múltiplos mecanismos de lesão tecidual, como isquemia, inflamação, etc. Dessa maneira, durante o tratamento é imperativo evitar insultos cerebrais que possam piorar a lesão neuronal, como isquemia, hipoxemia e alterações da glicemia.
Em adultos, o compartimento intracraniano é protegido pelo crânio, uma estrutura rígida com volume interno fixo de 1.400 a 1.700 mL, composto por 80% de parênquima cerebral, 10% de líquido cefalorraquidiano e 10% de sangue.
A PIC é normalmente ≤ 15 mmHg em adultos e a hipertensão intracraniana patológica (HIC) está presente quando a PIC é ≥ 20 mmHg por período maior do que 5 minutos.
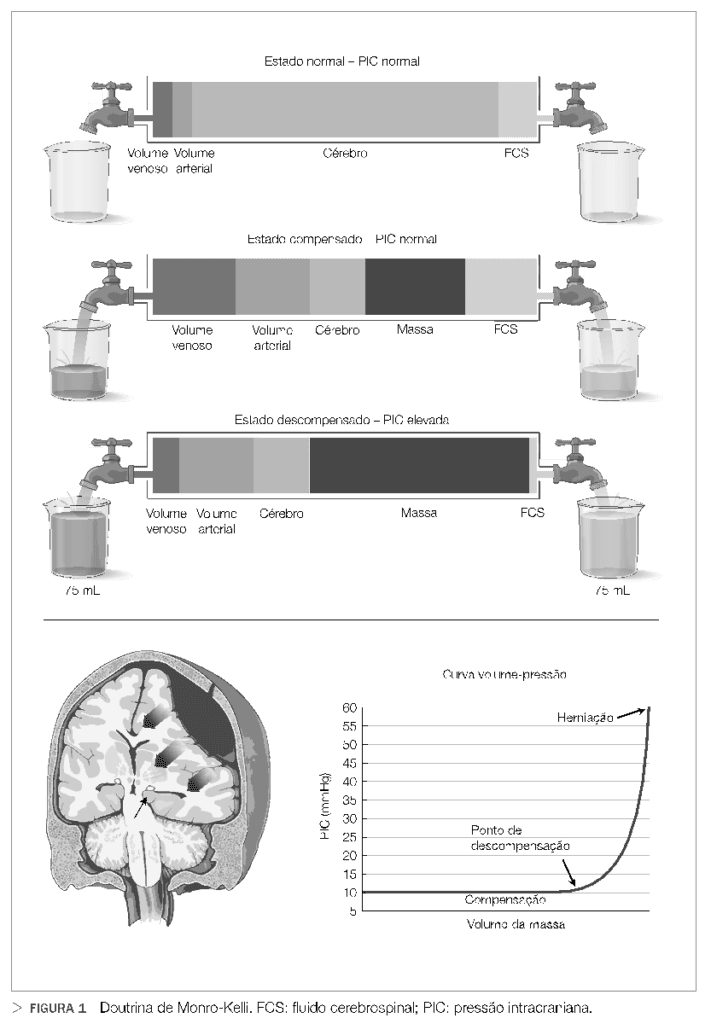
Uma vez que o volume total da abóbada craniana é invariável, um aumento no volume de um componente ou a presença de componentes patológicos, tais como hematomas, requer o deslocamento de outras estruturas, um aumento na PIC ou ambos. Deste modo, a PIC é uma variável que depende do volume e da complacência de cada componente do compartimento intracraniano, também conhecida como doutrina Monro-Kellie (Figura 1).
Para que o cérebro seja adequadamente perfundido, a Pressão Arterial Média (PAM) deve ser maior que a PIC. Quando a PAM está entre 50 e 150 mmHg, o fluxo sanguíneo se autorregula e a perfusão cerebral é constante. Porém, o TCE pode prejudicar esta autorregulação de tal modo que o cérebro não possa compensar adequadamente a perfusão, podendo causar em um extremo isquemia e infarto cerebral, e no outro extremo, edema e hipertensão intracraniana.
A estratificação é baseada na perda ou alteração do nível de consciência, na ocorrência de amnésia pós-traumática, na avaliação da escala de coma de Glasgow (ECG) nas primeiras 24 horas e na neuroimagem.
O TCE moderado a grave é caracterizado por qualquer um dos seguintes:
A Escala de Coma de Glasgow (ECG) é universalmente aceita como uma ferramenta para classificação de gravidade do TCE, pois é um instrumento simples e reprodutível.
Isoladamente pela ECG, pontuações de 13 a 15 são considerados traumas leves, 9 a 12 intermediários e ≤ 8 graves.
A tomografia computadorizada do crânio está indicada, na população adulta, se:
Suspeita de fratura de crânio
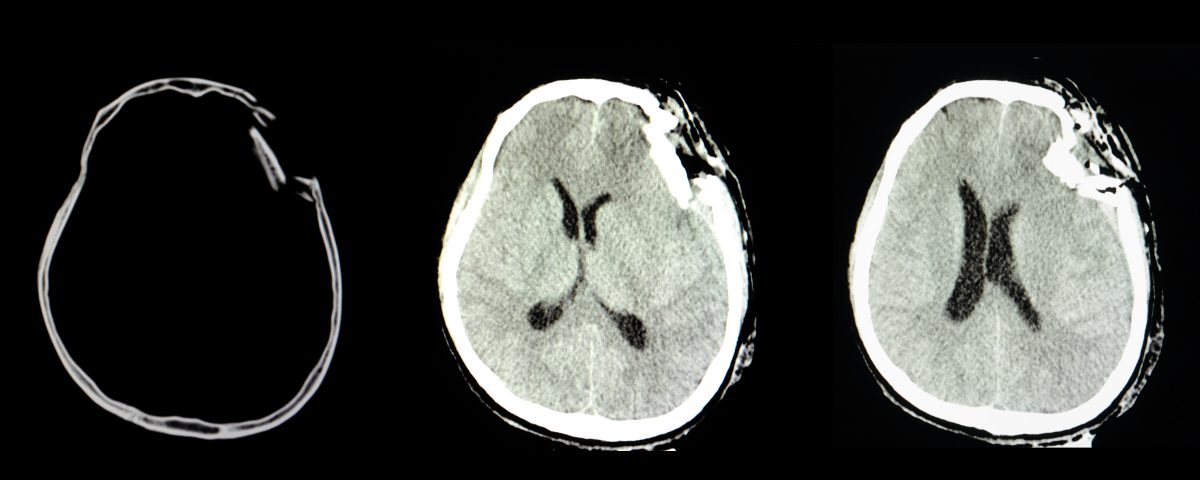
A principal complicação envolve a descompensação da PIC e herniação, isto é, protrusão do cérebro para fora do compartimento intracraniano. Isto pode ocorrer na base do crânio, levando a um estrangulamento e lesão do tronco cerebral, onde se encontram estruturas vitais, como o centro respiratório. São casos muito graves e eventualmente levam à morte encefálica.
Todos os pacientes com TCE devem receber atendimento inicial sistematizado segundo as normas estabelecidas pelo ATLS (Advanced Trauma Life Support), focando na estabilização das vias aéreas, respiração e circulação antes de se atentar para as demais lesões.
Orienta-se manter imobilização cervical se ECG < 15, dor cervical, déficit neurológico focal ou parestesia de extremidades até que exclusão de lesão cervical seja assegurada (clínica e radiologicamente quando indicada).
Sugere-se a monitorização neurológica a cada 30 min até 2 horas após o paciente atingir ECG 15. A partir de então, a vigilância pode ser espaçada.
É necessária a discussão do plano terapêutico com o neurocirurgião em todo caso com novos achados potencialmente cirúrgicos na neuroimagem, bem como (independente da tomografia computadorizada):
O tratamento do TCE grave visa à monitorização da Pressão Intracraniana (PIC) e à manutenção da perfusão cerebral, bem como otimização da oxigenação e da Pressão Arterial (PA) e o controle da temperatura, glicemia, convulsões e outros potenciais insultos que possam levar à lesão cerebral secundária.
Na ocorrência de TCE grave (ECG ≤ 8), orienta-se a transferência a hospital com serviço neurocirúrgico. Salientamos, porém, que não se devem transferir pacientes com hipotensão persistente a despeito de ressuscitação até que a causa da instabilidade seja definida e o paciente estabilizado.
Sugere-se intubação orotraqueal e estabelecimento da ventilação mecânica antes da transferência nas seguintes situações:
Quanto ao manejo hemodinâmico, recomenda-se manter a PAS ≥ 100 mmnHg em pacientes entre 50 – 59 anos e ≥ 110 mmHg se 15 – 49 anos e > 70 anos.
 Manejo da PIC
Manejo da PICA monitorização da PIC no TCE grave está associada à redução da mortalidade. Valores > 22 mmHg suscitam intervenção. É claro que a PIC precisa ser interpretada em conjunto com a avaliação clínica e os achados da neuroimagem.
Objetivamos uma Pressão de Perfusão Cerebral (PPC = PAM – PIC) entre 60 – 70 mmHg. Vale ressaltar que evitam-se medidas intempestivas para se obterem valores > 70 mmHg com auxílio de fluidos ou vasopressores elevando a PAM.
Opções de tratamento para a elevação da PIC
Figura 1: O compartimento craniano é uma estrutura rígida, contendo o cérebro, líquido cefalorraquidiano e sangue. No estado normal, a Pressão Intracraniana (PIC) e a Pressão de Perfusão Cerebral (PPC) são mantidas constantes por mecanismos de autorregulação, mesmo quando há alterações da Pressão Arterial Média (PAM).
Em um momento inicial, mesmo que haja um sangramento intracraniano, os mecanismos de compensação são ativados, e a PIC (e consequentemente a PPC) se mantém estável. No entanto, se o insulto se mantém ou progride, pode haver descompensação, com hipertensão intracraniana, herniação cerebral e morte.
Prof. Dr. Heraldo Possolo de Souza é professor associado do Departamento de Clínica Médica, Disciplina de Emergências Clínicas da FMUSP e médico do Serviço de Emergências Clínicas do HCFMUSP. É um dos coordenadores do curso de Medicina de Emergência.
Dr. Lucas Oliveira Marino possui Residência em Clínica Médica pelo Hospital das Clínicas da Faculdade de Medicina da USP, é especialista em Medicina Intensiva pela AMI e atua como médico-assistente da Disciplina de Emergências Clínicas do HCFMUSP. É um dos coordenadores do curso de Medicina de Emergência
Referências:
Carney N, Totten AM, O’Reilly C, et al. Guidelines for the Management of Severe Traumatic Brain Injury, Fourth Edition. Neurosurgery. 2017 Jan 1;80(1):6