Muito esforço é empenhado no estudo do manejo da parada cardiorrespiratória (PCR) em si, até pela intensa, louvável e fundamental campanha da American Heart Association nas publicações sobre Suporte Básico de Vida e Suporte Avançado de Vida em Cardiologia (BLS e ACLS, respectivamente). É claro que o retorno à circulação espontânea (RCE) é um grande passo, porém ele deve ser entendido como uma janela de oportunidade para se iniciar uma longa e delicada jornada, tão ou mais detalhada que o próprio manejo da PCR.
Os cuidados pós parada cardiorrespiratória se resumem à identificação da causa, bem como à minimização da disfunção de múltiplos órgãos secundária à lesão pelo processo de isquemia-reperfusão. Uma revisão sitemática com quase 2.000 pacientes com RCE pós PCR intra e extra hospitalar evidenciou que uma via de cuidado estruturado organizado se associou a melhores desfechos (independência funcional ou leve dependência) após a alta hospitalar.
Aqui vamos tratar da melhor maneira para setorizar este cuidado, priorizando os principais passos na atenção imediata pós PCR. A figura 1 traz um fluxograma muito didático disponível nos Guidelines de 2021 de cuidados pós ressuscitação do European Resuscitation Council e da European Society of Intensive Care Medicine.
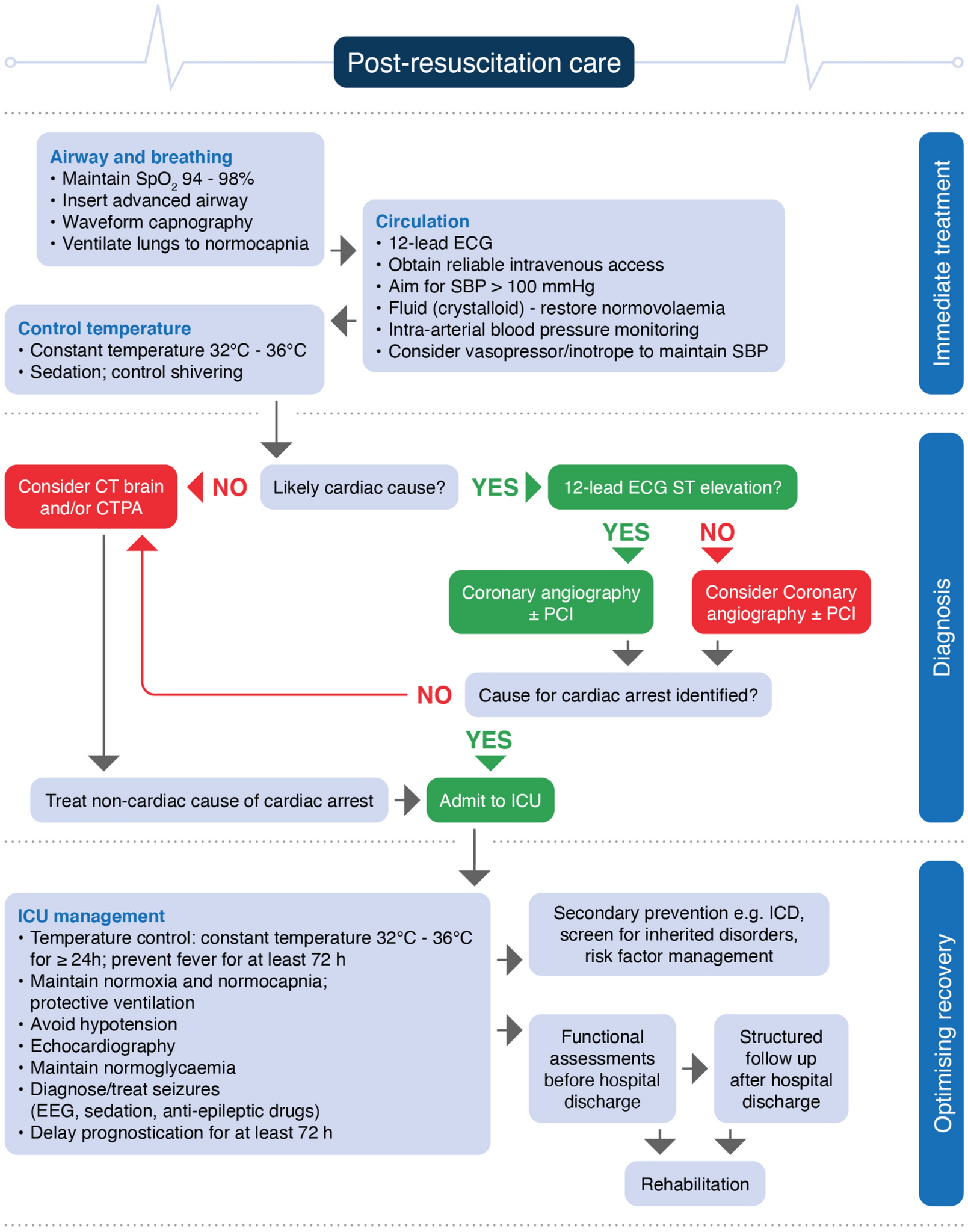
Algoritmo de cuidados pós ressuscitação do European Resuscitation Council e European Society of Intensive Care Medicine (Guidelines 2021). Disponível em Intensive Care Med. 2021 Apr;47(4):369-421.
Alvo da PaCO2: as recomendações orientam manter a PaCO2 dentro da faixa da normalidade (normocapnia). Portanto, os alvos variam de 35 – 45 mmHg. Caso haja disponibilidade de capnografia, vale lembrar que os alvos de EtCO2 (end-tidal CO2) são de 30 – 40 mmHg. Tanto a hipocapnia quanto a hipercapnia estão associados a piores desfechos (mortalidade intra hospitalar e evolução neurológica) em estudos observacionais.
Oxigenação: a prevenção de hipoxemia (tipicamente definida como PaO2 < 60 mmHg) parece ter mais importância que evitar a hiperóxia (PaO2 > 300 mmHg). É claro que alguns estudos observacionais associaram hiperóxia a aumento de mortalidade hospitalar. Logo, evitá-la também é desejável. No intuito de se minimizar a ocorrência de hipoxemia, sugere-se manter FiO2 100% após RCE até que se tenha uma SatO2 confiável. Em seguida, a FiO2 pode ser titulada para a menor possível para manter uma SatO2 >= 94%. O acompanhamento da gasometria arterial para esta titulação pode ser necessário em pacientes mal perfundidos (vasoconstricção periférica) com curva de oximetria não confiável.
Alvos de pressão arterial foram avaliados em bundles de cuidados pós PCR, e não em estudos de intervenção como uma meta isolada. Portanto, de alguma forma o cuidado deve ser individualizado, visto que diferentes pacientes podem requerer especificidades a depender da condição crítica envolvida.
Via de regra, os guidelines recomendam evitar e corrigir agressivamente a hipotensão, mantendo a PAS > 90 mmHg e a PAM > 65 mmHg. A exposição precoce a episódios de hipotensão pós parada cardiorrespiratória está associada ao aumento de mortalidade.
Síndrome coronariana aguda (SCA) é causa frequente de PCR extra hospitalar sem causa extra cardíaca óbvia. Em pacientes com suspeita de causa cardíaca para a PCR, uma lesão coronariana com indicação de tratamento emergencial é relatada na maioria dos pacientes com supra-ST e em até 50% daqueles sem supra-ST no ECG.
Recomendações da AHA na coronariografia no contexto pós PCR
O estudo TOMAHAWK, publicado no New England Journal of Medicine em 2021, incluiu 554 pacientes vítimas de PCR extra hospitalar de possível origem cardíaca sem supra-ST no ECG e randomizou para coronariografia imediata vs. tardia ou selecionada. Quase totalidade do grupo imediato foi submetido ao cateterismo (95,5%), em uma mediana de tempo de 2,9 horas, ao passo que somente 62,2% do grupo tardio teve a coronagrafia realizada, em 46,9 horas. Não houve diferença entre aos grupos quanto a mortalidade em 30 dias ou déficits neurológicos graves. A mensagem do estudo é que a coronariografia imediata não parece trazer melhores desfechos na população de pacientes com Parada cardiorrespiratória extra hospitalar sem supra-ST no ECG.
O controle ativo de temperatura (CAT) se refere ao manejo cuidadoso da temperatura corporal após RCE e está associado à redução de mortalidade e menor incidência de complicações neurológicas. É recomendado àqueles pacientes comatosos após RCE (90% dos pacientes admitidos no hospital após RCE pós PCR extra hospitalar).
As recomendações correntes das sociedades internacionais (American Heart Association e European Society of Intensive Care Medicine) sugerem manter a temperatura corporal entre 32 – 36oC. Evidências recentes, contudo, apontam que o limite superior pode chegar até 37,5oC e que alvos de hipotermia terapêutica (32 – 34oC) não são superiores a metas de temperatura mais conservadoras (<= 37,5oC), atualmente conhecidas como normotermia terapêutica. É provável que os próximos guidelines a serem publicados atualizem estas metas.
O resfriamento intra hospitalar, quando indicado, deve começar assim que possível, com o objetivo de se atingir o alvo de temperatura em até 3 – 4 horas. Habitualmente, usam-se medidas de resfriamento de superfície (cobertores gelados, pacotes de gelo), porém medidas intravasculares (soro gelado ou cateteres de resfriamento) também podem ser consideradas. Para a normotermia terapêutica (<= 37,5oC), muitas vezes apenas o controle ambiental da temperatura, uso de antipiréticos se necessário e eventualmente algum dispositivo para resfriamento externo costumam ser suficientes.
Durante o CAT, é recomendado o controle dos calafrios com sedativos hipnóticos (propofol, opioides, dexmedetomidina) e, em último caso, bloqueio neuromuscular.
Ao contrário do resfriamento, o aquecimento deve ser passivo e lento (0,25 – 0,5oC/hora). Orienta-se evitar episódios de febre ao menos 72 horas após RCE.
Não há evidências que apontem para alguma diferença no controle glicêmico de pacientes pós PCR em comparação com os demais perfis de pacientes críticos.
Dessa forma, recomenda-se terapia com insulina quando a glicemia ultrapassa 180 mg/dL. Iniciada a terapia, sugere-se a meta de 140 – 180 mg/dL. O controle glicêmico intensivo (meta entre 80 – 110 mg/dL) deve ser evitado por se associar a maior incidência de episódios de hipoglicemia e potencial associação com maior mortalidade.
Dr. Lucas Oliveira Marino é especialista em Medicina Intensiva pela AMIB, doutor em Ciências pela FMUSP e atua como médico-assistente da Disciplina de Emergências Clínicas do HCFMUSP. É um dos coordenadores do curso de Medicina de Emergência.
Referências sugeridas: