Imagine que você encontra uma associação entre um acontecimento e pessoas morrerem mais.
Por exemplo, você descobriu que pacientes com infarto agudo do miocárdio que fazem um tipo específico de arritmia (extrassístoles ventriculares – VPB na sigla em inglês), morrem mais.
Isso foi feito:

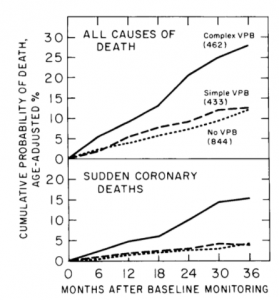
Gráfico 1
A partir disso, você começa a pensar em como resolver o problema.
Será que se eu agir na arritmia, consigo resolver?
Você pensa na possibilidade de usar um antiarrítmico.
Algum tempo depois, você lança estudos mostrando que o medicamento em questão diminui de forma significativa as arritmias. Portanto, faz sentido que ele estivesse sendo usado

Imagem 1
Eureka! Problema resolvido, certo??
Não tão rápido…
(lembrem dos desfechos substitutos)
Em 1991, foi publicado o estudo CAST

Imagem 2
Mostrou que a Flecainida, APESAR de diminuir arritmias no paciente com infarto agudo do miocárdio (desfecho substituto), AUMENTA a mortalidade (desfecho clínico)
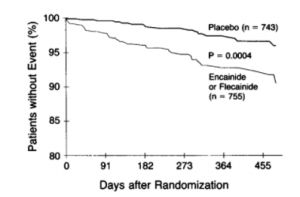
Gráfico 2
Uma medicação que foi usada por anos, MATAVA os pacientes!
Só se descobriu quando foi feito um ensaio clínico grande.
Tragédia…
A história é contada no livro “Deadly Medicine: Why Tens of Thousands of Heart Patients Died in America’s Worst Drug Disaster”, de Thomas J. Moore

Imagem 3
Ele estima que morreu mais gente por causa da Flecainida do que na Guerra do Vietnã!
Muitos dizem que a estimativa é exagerada, mas o alerta permanece mesmo assim:
Nós temos que evitar, a todos os custos, repetir uma tragédia dessas.
Esse é um dos principais motivos que me faz dar importância ao aprendizado desse assunto.
O potencial destrutivo do uso inadequado da ciência é GIGANTE.
Temos que ter cuidado com saltos lógicos partindo de fisiopatologia (mecanismo das doenças) e de correlações e chegando em condutas à beira do leito
CUIDADO
Outro assunto que gostaria de abordar, e que mencionei em uma postagem anterior, é o de procedimentos sham (falsos)
Trata-se do placebo para procedimentos. Enquanto que, para medicações, basta você dar uma pílula idêntica ao tratamento para alcançar o cegamento do paciente, isso é mais difícil com procedimentos
Em 2017, um grupo de pesquisadores britânicos publicou o estudo ORBITA.

Imagem 4
Eles selecionaram pacientes com dor no peito crônica devido a obstrução >70% de uma coronária (angina estável).
Queriam estudar se corrigir a obstrução com um stent melhoraria os sintomas (porque melhorar desfechos clínicos já sabemos que não melhora).
Só que nós já vimos que alguns sintomas são muito suscetíveis ao efeito placebo. Portanto, para responder à pergunta do estudo, era essencial que houvesse cegamento.
Como fizeram?
Bem, eles escolheram randomizar os pacientes para receberem um stent e outros para serem submetidos a um cateterismo sham, em que eram colocados na sala apropriada, era feita uma punção na artéria por onde o cateter entra, etc. Todos os passos do procedimento, menos a colocação do stent!
Além disso, os pacientes ficavam com fones de ouvido, para não ouvirem nenhum som que pudesse dar pistas do grupo para o qual foram randomizados.
Após 6 semanas, houve avaliação do desfecho primário, que era o incremento no tempo de exercício em uma esteira.
Não houve diferença estatisticamente significativa entre os dois grupos!
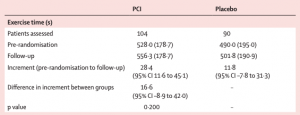
Imagem 5
Neste momento, você pode me questionar: é ético submeter pessoas a um procedimento falso em um ensaio clínico?
E existe muita discussão em relação a isso. Em muitos casos, pode não ser.
Mas eu devolvo outra pergunta: é ético oferecermos um tratamento para centenas de milhares de pessoas sem saber se ele funciona de verdade?
Reflitam.
Na próxima postagem, vou falar um pouco sobre estudos observacionais e detecção de dano vs detecção de benefício.
Até lá!
PS: deu para entender? Você sentiu falta de alguma informação? Comente aqui ou me mande uma mensagem por onde preferir.
Por FERNANDO SALVETTI VALENTE
Twitter: @fsvalente_
Instagram: fsalvettivalente