A fibrilação atrial (FA) é a arritmia mais comum do pronto socorro[1]. Muitas vezes é secundaria a causa que motivou a vinda do paciente, mas quase sempre gera necessidade de exames e medidas terapêuticas dirigidos à arritmia. A contribuição da sístole atrial à fração de ejeção em condições normais não é tão importante, mas no típico paciente levado à sala de emergência, pode provocar a descompensação da insuficiência cardíaca. Na avaliação de um paciente com FA é necessário determinar se a condição clínica do paciente é devido inteiramente ou em parte a fibrilação atrial ou se a FA é apenas um epifenomeno. Sinais e sintomas de alarme incluem sintomas graves como instabilidade hemodinâmica, isquemia ou evidência de pré-excitação.
Quem pode ter Fibrilação Atrial?
- A fibrilação atrial é mais comum com o aumento da idade e é um pouco mais comum em homens.
- Pode-se apresentar de maneira assintomática, sendo detectado apenas em exames. Em pacientes com 75 anos, eletrocardiografia intermitente detecta FA assintomática em 3% dos casos [2].
- A FA tem associação com hipertensão arterial, doença valvar, insuficiência cardíaca, miocardiopatia hipertrófica, cardiopatia congênita, tromboembolismo venoso.
- Gatilhos reversíveis de FA são cirurgia cardíaca, infecção, IAM, álcool, tireotoxicose, pericardite, TEP ou outra patologia pulmonar aguda.
- O consumo de álcool sem moderação em uma única ocasião pode engatilhar um episódio de FA (“holiday heart syndrome“)
- Já para o consumo de cafeína, mesmo em altas doses, existem poucas evidências de associação com FA.
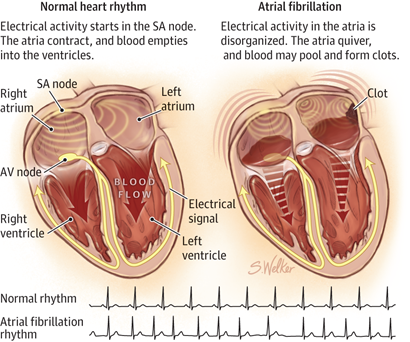
Figura 1. Fibrilação Atrial
Como tratar a Fibrilação Atrial?
- O tratamento pode usar uma estratégia de controle de ritmo ou de frequência associado ou não à anticoagulação[3,4]. Nos casos em que a fibrilação atrial é secundária, sempre tratar a causa primária.
- Cardioversão de emergência deve ser feita na:
- Isquemia coronariana, descompensação de insuficiência cardíaca com edema agudo de pulmão ou hipoperfusão tecidual
- Deve-se levar em conta o risco de acidente vascular cerebral.
- A anticoagulação com heparina ou novo anticoagulante deve ser iniciada mas não deve atrasar a cardioversão.
- Pré-excitação
- FA presente por tempo indeterminado ou mais de 48 horas eleva o risco de embolismo sistêmico.
- Exames iniciais: ECG, TSH, eletrólitos, função renal, hemograma e raio-x tórax. Se suspeita de isquemia: marcadores de necrose. Se insuficiência cardíaca: BNP.
- Uma síndrome coronariana aguda raramente se apresenta isoladamente como uma FA.
- A FA pode se converter para ritmo sinusal espontaneamente.
Figura 2. Exame de ECG
Controle de frequência
- Beta-bloqueador intravenoso ou oral
- Esmolol é uma boa opção pois tem meia vida muito curta e se a hemodinâmica do paciente responder adversamente, basta suspender a infusão.
- Bloqueador de canal de cálcio – verapamil ou diltiazem – quando fração de ejeção preservada.
- Em casos de paciente com fração de ejeção reduzida.
- Digoxina
- Amiodarona pode ser usada, mas apresenta o risco de conversão para ritmo sinusal e embolismo sistêmico.
- Na FA com pré-excitação NUNCA USAR digoxina, beta-bloqueadores e bloqueadores de canal de cálcio.
- Nesses casos deve-se proceder com cardioversão elétrica de urgência. A opção para cardioversão química no Brasil é limitado à propafenona, mas não tem disponível endovenoso.
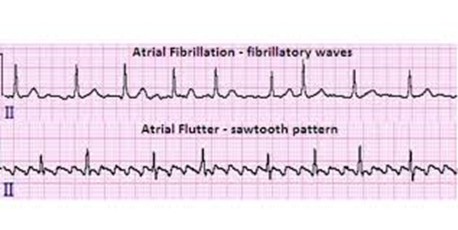
Figura 3. Exame de ECG
Controle de ritmo
- Pacientes com FA inédita devem ter pelo menos uma tentativa de conversão para ritmo sinusal.
- Considerar exceções aqueles muito idosos, assintomáticos, com múltiplas co-morbidades.
- Medicações: amiodarona, propafenona.
- Propafenona
- Por causa dos efeitos pró-arrítmicos, no primeiro uso, manter sob monitorização por pelo menos 6 horas.
- Pode provocar taquicardia ventricular, fibrilação ventricular, assistolia e torsade des pointes.
- Considerar bolus de magnésio antes de cardioversão.
- Quanto mais tempo em ritmo de FA maior a chance de recorrência ou de falha da cardioversão.
- O risco de embolização sistêmica é baixo quando a duração da FA é menor que 48 horas e sem cardiopatia estrutural.
- Nos casos de FA mais de 48 horas ou indeterminado
- Pode-se aguardar período de anticoagulação por 03 semanas.
- Excluir a presença de trombo com ecocardiografia transesofágica.
Anticoagulação
- Se FA > 48 horas, recomenda-se pelo menos quatro semanas de anticoagulação após cardioversão.
- Se FA < 48 horas, avalia-se o risco usando o escore CHA2DS2-VASc.
- CHA2DS2-VASc maior ou igual a 2 – indicação de anticoagular por pelo menos quatro semanas.
- CHA2DS2-VASc de 1 – usar o julgamento clínico e considerar um anti-agregante (aspirina).
- CHA2DS2-VASc de 0 – não anticoagular.
- Julgamento clínico deve considerar também o risco de sangramento.
- A anticoagulação pode ser feita com a warfarina ou com os novos anticoagulantes orais para FA não valvar, ou seja, dabigatrana, rivaroxabana, apixabana e edoxabana.
Preciso internar?
- Episódio de FA instável ou muito sintomático
- Bradicardia grave após cardioversão
- Tratamento de gatilho para FA como hipertensão grave, isquemia, TEP, DPOC
- Pacientes idosos
- Insuficiência cardíaca descompensada.
Acompanhamento após o pronto-socorro
- O paciente deve ser referenciado para acompanhamento com cardiologista para avaliação de manutenção de estratégia de controle de ritmo ou frequência, ajuste de doses de medicações e terapia de anticoagulação.
Referências
- Heilbron B, Klein GJ, Talajic M, Guerra PG. Management of atrial fibrillation in the emergency department and following acute myocardial infarction – The Canadian journal of cardiology 21 Suppl B:61B-66B – October 2005
- Svennberg E, Engdahl J, Al-Khalili F, Friberg L, Frykman V, Rosenqvist M. Mass Screening for Untreated Atrial Fibrillation: The STROKESTOP Study. Circulation. 2015 Jun;131(25):2176-84. Epub 2015 Apr 24.
- Magalha?es LP, Figueiredo MJO, Cintra FD, Saad EB, Kuniyoshi RR, Teixeira RA, Lorga Filho AM, D’Avila A, de Paola AAV, Kalil CA, Moreira DAR, Sobral Filho DC, Sternick EB, Darrieux FCC, Fenelon G, Lima GG, Atie? J, Mateos JCP, Moreira JM, Vasconcelos JTM, Zimerman LI, Silva LRL, Silva MA, Scanavacca MI, Souza OF. II Diretrizes Brasileiras De Fibrilac?a?o atrial. Arquivos Brasileiros de Cardiologia 106(4-Supl. 2), Abril 2016
- Phang R, Olshansky B. Management of new onset atrial fibrillation. Zimetbaum PJ, Calkins H, Hoekstra J, eds. UpToDate. Waltham, MA: UpToDate Inc. https://www.uptodate.com/contents/management-of-new-onset-atrial-fibrillation (Accessed on August 16, 2017.)